Dyskopatia lędźwiowa
Dyskopatia Lędźwiowa: Epidemiologia, Etiologia i Metody Leczenia
Wstęp
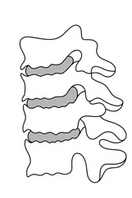
Dyskopatia lędźwiowa jest jedną z najczęstszych przyczyn bólu dolnej części pleców i stanowi istotny problem zdrowotny na całym świecie. Wynika z degeneracji krążków międzykręgowych w odcinku lędźwiowym, co może prowadzić do ucisku na struktury nerwowe oraz poważnych konsekwencji neurologicznych. W artykule omówiona zostanie epidemiologia, etiologia oraz metody leczenia zachowawczego i operacyjnego dyskopatii lędźwiowej.
Epidemiologia
Dyskopatia lędźwiowa jest bardzo powszechna, zwłaszcza u osób po 30. roku życia. Szacuje się, że ponad 80% populacji dorosłych doświadczy epizodu bólu dolnej części pleców w swoim życiu, a znaczna część tych przypadków związana jest z degeneracją krążków międzykręgowych. Występuje częściej u osób wykonujących ciężką pracę fizyczną, sportowców oraz osób prowadzących siedzący tryb życia.
Etiologia
Do głównych przyczyn dyskopatii lędźwiowej należą:
Proces starzenia się – zmniejszenie nawodnienia i elastyczności krążków międzykręgowych prowadzi do ich degeneracji.
Czynniki genetyczne – skłonność do szybszej degeneracji dysków może być dziedziczna.
Przeciążenia mechaniczne – nadmierne obciążenie kręgosłupa, np. przez podnoszenie ciężkich przedmiotów, prowadzi do uszkodzenia struktur międzykręgowych.
Siedzący tryb życia – brak aktywności fizycznej powoduje osłabienie mięśni stabilizujących kręgosłup, co sprzyja powstawaniu zmian zwyrodnieniowych.
Urazy i mikrourazy – nagłe lub powtarzające się uszkodzenia mogą przyspieszać degenerację dysków.
Leczenie zachowawcze
W większości przypadków leczenie dyskopatii lędźwiowej rozpoczyna się od metod nieoperacyjnych, które obejmują:
Farmakoterapię – niesteroidowe leki przeciwzapalne (NLPZ), leki przeciwbólowe, miorelaksanty oraz leki neuropatyczne w celu łagodzenia objawów bólowych.
Fizjoterapię – ćwiczenia wzmacniające mięśnie grzbietu i brzucha, terapia manualna, techniki rozciągające i stabilizujące kręgosłup.
Zmianę stylu życia – redukcję masy ciała, poprawę ergonomii pracy, unikanie długotrwałego siedzenia i wprowadzenie regularnej aktywności fizycznej.
Iniekcje sterydowe – podawanie leków przeciwzapalnych w okolice zmienionych chorobowo krążków międzykręgowych w celu zmniejszenia stanu zapalnego.
Leczenie operacyjne
W przypadkach, gdy leczenie zachowawcze nie przynosi efektów, a objawy neurologiczne (np. osłabienie mięśni, drętwienie kończyn dolnych, zaburzenia zwieraczy) nasilają się, rozważa się interwencję chirurgiczną. Do najczęściej stosowanych metod należą:
Mikrodiscektomia – usunięcie fragmentu krążka międzykręgowego powodującego ucisk na korzenie nerwowe.
Laminektomia – zabieg polegający na usunięciu części łuku kręgu w celu odbarczenia struktur nerwowych.
Fuzja lędźwiowa – stabilizacja kręgosłupa poprzez zespolenie sąsiadujących kręgów za pomocą implantów i przeszczepów kostnych.
Endoskopowe techniki małoinwazyjne – precyzyjne usunięcie przepukliny dysku przy minimalnym uszkodzeniu tkanek.
Podsumowanie
Dyskopatia lędźwiowa jest częstą przyczyną dolegliwości bólowych i może znacząco obniżać jakość życia pacjentów. Kluczowe znaczenie ma wczesna diagnostyka oraz wdrożenie odpowiedniego leczenia, które w większości przypadków pozwala uniknąć operacji. W przypadkach zaawansowanych, nowoczesne techniki chirurgiczne, w tym metody małoinwazyjne, oferują skuteczne rozwiązanie pozwalające na szybszą rekonwalescencję i powrót do normalnej aktywności.
Najczęściej zadawane pytania
- Bóle mięśniowo-szkieletowe
- Fibromialgia
- Spondyloza lędźwiowa (choroba zwyrodnieniowa stawów kręgosłupa)
- Zapalenie stawu krzyżowo-biodrowego
- Kręgozmyk
- Kręgoszczelina
- Zesztywniające Zapalenie Stawów Kręgosłupa
- Uraz, złamania kręgosłupa
- Nowotwory
- Infekcje
- Inne choroby typu: stany zapalne stawu biodrowego
Dolegliwości bólowe kręgosłupa lędźwiowo-krzyżowego dość dobrze poddają się leczeniu zachowawczemu. Najczęściej ustępują w przeciągu 6 – 12 tygodni od czasu rozpoczęcia. U 50% Pacjentów ustępują w czasie 2 tygodni, u 70% w czasie 4 tygodni, a 90% Pacjentów obserwuje ustąpienie dolegliwości w czasie 4 miesięcy. Pacjenci u których dolegliwości bólowe nie ustępują w czasie 4 miesięcy doświadczają przewlekłego zespołu bólowego kręgosłupa.
50% Pacjentów doświadcza nawrotu dolegliwości bólowych kręgosłupa lędźwiowo-krzyżowego w czasie 12 miesięcy.
W przypadku choroby zwyrodnieniowej kręgosłupa najlepszym badaniem diagnostycznym jest badanie metodą rezonansu magnetycznego. Badanie to pozwala zwizualizować zarówno struktury nerwowe, kości, jak i krążki międzykręgowe (potocznie zwane dyskami). Badanie to przedstawia w.w struktury we wszystkich trzech wymiarach: poprzecznym, strzałkowym i czołowym.
Przeciwwskazaniem do tego badania jest: klaustrofobia (badanie trwa kilkanaście/kilkdziesiąt minut), metalowe wszczepy niekompatybilne z polem magnetycznym, silny zespół bólowy uniemożliwajacy przebywanie w określonej pozycji na czas badania.
W przypadku choroby urazowej kręgosłupa rozpoczyna się najczęściej od badania metodą tomografii komputerowej. Jest to badanie szybkie (kilkuminutowe), ukazujące struktury kostne kręgosłupa, jednakże w dużo gorszym stopniu pozwala zwizualizować elementy miękkotkankowe, takie jak krążki międzykręgowe oraz struktury nerwowe. Badanie to można uzupełnić o mielografię tomografii komputerowej, która umożliwia pośrednie zobrazowanie struktur wewnątrzkanałowych oraz ewentualnych przeszkód wewnątrzkanałowych (takich jak stenoza, czy zaawansowana dyskopatia).
Badanie tomografii komputerowej przeciwwskazane jest u kobiet w ciąży, ze względu na użyte w nim promieniowanie jonizujące.
Leczenie operacyjne objawowej dyskopatii lędźwiowej pozwala na szybsze ustąpienie dolegliwości bólowych o charakterze rwy kulszowej. Zarówno leczenie operacyjne, jak i zachowawcze objawowej dyskopatii lędźwiowej wiążą się z zadowalającą poprawą kliniczną. W długoterminowej obserwacji efekty terapeutyczne obu metod wydają się być podobne.
Stenoza odcinka lędźwiowego kręgosłupa najczęściej związana jest ze zmianami dyskopatycznymi i/lub artropatycznymi. Zawężenie kanału kręgowego powoduje ucisk worka oponowego i znajdujących się w nim korzeni nerwowych. Pacjenci najczęściej uskarżają się na postępujące bóle odcinka lędźwiowego kręgosłupa, bóle kończyn dolnych oraz chromanie neurogenne (postępujące zmniejszenie tolerancji wysiłku oraz zmniejszenie możliwego do przejścia dystansu, bez odczuwania dolegliwości bólowych).
Leczenie operacyjne jest leczeniem bardziej efektywnym w porównaniu do leczenia zachowawczego, zarówno w obserwacji krótkiej, jak i 2-4. letniej. W obserwacji długoterminowej (8-10 letniej) przebieg leczenia zachowawczego i zabiegowego daje podobne efekty kliniczne.
Istnieje kilka typów operacji dyskopatii lędźwiowej: mikrodiscektomia, TLIF, PLIF, OLIF, ALIF.
Operacja mikrodiscektomii w odcinku lędźwiowym kręgosłupa przeprowadzana jest w znieczuleniu ogólnym. Cięcie skórne wykonuje się na tylnej powierzchni grzbietu w linii pośrodkowej. Wysokość tego cięcia uzależniona jest od poziomu dyskopatii. Następnie odpreparowuje się mięśnie przedkręgosłupowe po stronie uciśniętego korzenia nerwowego. Po odsłonięciu wyrostków stawowych, części łuków kręgów oraz więzadła żółtego (rozpostartego między łukami kręgów). Otwiera się kanał kręgowy na przestrzeni ok 2 cm, docierając do korzenia nerwowego oraz przestrzeni dyskowej. W kolejnym kroku usuwa się uciskającą na nerw część krążka międzykręgowego. W zależności od sytuacji śródoperacyjnej po operacji może być zostawiony niewielki drenik w tkankach grzbietu (najczęściej usuwany następnego dnia). Całość operacji przeprowadzana jest najczęściej przy użyciu mikroskopu operacyjnego.
Operacja TLIF w odcinku lędźwiowym kręgosłupa przeprowadzana jest w znieczuleniu ogólnym. Cięcie skórne wykonuje się na tylnej powierzchni grzbietu w linii pośrodkowej. Wysokość tego cięcia uzależniona jest od poziomu dyskopatii. Następnie szeroko odpreparowuje się mięśnie przedkręgosłupowe z uwidocznieniem elementów tylnych kręgów. W kolejnym kroku wkręca się odpowiednią ilość śrub w nasady łuków kręgów, a następnie łączy się całość prętami stabilizującymi. Po stronie uciśniętego korzenia nerwowego usuwa się wyrostki stawowe, tak aby uzyskać szeroki wgląd w przestrzeń międzytrzonową. Po usunięciu krążka międzykręgowego przestrzeń uzupełnia się klatką międzytrzonową wypełnioną własnymi przeszczepami kostnymi, celem uzyskania zrostu kostnego. Wzdłuż elementów stabilizujących układa się fragmenty przeszczepów kostnych, tak aby wspomóc wytworzenie się prawidłowego zrostu kostnego. W zależności od sytuacji śródoperacyjnej po operacji może być zostawiony niewielki drenik w tkankach grzbietu (najczęściej usuwany następnego dnia).
W zależności od sytuacji klinicznej powyższa operacja może być wykonana w technice minimalnie inwazyjnej, gdzie śruby i pręty stabilizujące implantuje się poprzez niewielkie 2-3cm nacięcia skórne. Mniejszy uraz mięśniowy pomaga zmniejszyć pooperacyjne dolegliwości bólowe oraz przyspiesza gojenie rany pooperacyjnej.
Operacja PLIF w odcinku lędźwiowym kręgosłupa przeprowadzana jest w znieczuleniu ogólnym. Cięcie skórne wykonuje się na tylnej powierzchni grzbietu w linii pośrodkowej. Wysokość tego cięcia uzależniona jest od poziomu dyskopatii. Następnie szeroko odpreparowuje się mięśnie przedkręgosłupowe z uwidocznieniem elementów tylnych kręgów. Następnie szeroko odpreparowuje się mięśnie przedkręgosłupowe z uwidocznieniem elementów tylnych kręgów. W kolejnym kroku wkręca się odpowiednią ilość śrub w nasady łuków kręgów, a następnie łączy się całość prętami stabilizującymi. Następnie usuwa się elementy tylne kręgosłupa łącznie z wyrostkami stawowymi (obustronnie), tak aby uzyskać szeroki wgląd w przestrzeń międzytrzonową. Po usunięciu krążka międzykręgowego przestrzeń uzupełnia się dwiema klatkami międzytrzonowymi wypełnionymi własnymi przeszczepami kostnymi, celem uzyskania zrostu kostnego. Wzdłuż elementów stabilizujących układa się fragmenty przeszczepów kostnych, tak aby wspomóc wytworzenie się prawidłowego zrostu kostnego. W zależności od sytuacji śródoperacyjnej po operacji może być zostawiony niewielki dren w tkankach grzbietu (najczęściej usuwany następnego dnia).
W zależności od sytuacji klinicznej powyższa operacja może być wykonana w technice minimalnie inwazyjnej, gdzie śruby i pręty stabilizujące implantuje się poprzez niewielkie 2-3cm nacięcia skórne. Mniejszy uraz mięśniowy pomaga zmniejszyć pooperacyjne dolegliwości bólowe oraz przyspiesza gojenie rany pooperacyjnej.
Ze względu na obwarowania anatomiczne dostęp PLIF możliwy jest do wykonania jedynie w dolnej części odcinka lędźwiowego kręgosłupa (poniżej kręgu L2).
Operacja ALIF w odcinku lędźwiowym kręgosłupa przeprowadzana jest w znieczuleniu ogólnym. Cięcie skórne wykonuje się w okolicy pępka. Następnie z dostępu zaotrzewnowego dociera się do przedniej powierzchni kręgosłupa lędźwiowo-krzyżowego. W zależności od odmiany anatomicznej, często wymagane jest uruchomienie naczyń krwionośnych przebiegających na tym poziomie, tak aby uzyskać szeroki wgląd w przestrzeń międzytrzonową. Po usunięciu krążka międzykręgowego przestrzeń uzupełnia się klatką międzytrzonową wypełnioną własnymi przeszczepami kostnymi, celem uzyskania zrostu kostnego. Klatki międzytrzonowe ALIF często posiadają wbudowane śruby mocujące do sąsiadujących trzonów kręgów, tak aby wspomóc wytworzenie się prawidłowego zrostu kostnego.
Ze względu na obwarowania anatomiczne dostęp PLIF możliwy jest do wykonania jedynie w dolnej części odcinka lędźwiowo-krzyżowego kręgosłupa.
Metodą endoskopową można operować zarówno odcinek szyjny, jak i lędźwiowy kręgosłupa. Operacja wykonywana jest w znieczuleniu ogólnym (najczęściej). Poprzez niewielkie nacięcie na skórze grzbietu lub karku (około 2 centymetrów) wprowadza się prowadnice wytwarzające tunel dla endoskopu. Następnie na prowadnicę nakłada się rękojeść stabilizującą endoskop. w kolejnym kroku wprowadza się endoskop – jest to zintegrowana kamera z kanałem roboczym. Przy pomocy specjalnych mikronarzędzi usuwa się fragmenty mięśni oraz więzadeł, co umożliwia otwarcie kanału kręgowego. Po zlokalizowaniu korzeni nerwowych uruchamia się je, tak aby bezpiecznie dotrzeć do leżącej pod nimi przepukliny dyskowej. Przepuklinę usuwa się, tak aby odbarczyć uciskane przez nie korzenie nerwowe. Przed zakończeniem operacji, dokonuje się inspekcji loży operacyjnej, w poszukiwaniu miejsc krwawiących, które w razie potrzeby koaguluje się specjalnie do tego przystosowaną elektrodą. Skóra może być zaopatrzona jednym klasycznym szwem lub szwem naklejanym.
Przy pomocy endoskopu można wykonać również innego typu zabiegi kręgosłupowe: stenozę kanału kręgowego, czy stabilizację kręgosłupa z asystą endoskopu.
Jest to zależne od samopoczucia Pacjenta i od typu wykonanej operacji. Najczęściej okres ten nie przekracza 1-2 dni.
U kobiet w wieku rozrodczym należy wykluczyć ciążę – operacja wykonywana jest z użyciem promieniowania rentgenowskiego.
Modyfikacja leczenia przeciwkrzepliwego (o ile jest stosowane).
Redukcja masy ciała.
patrz: ACDF, PLIF, TLIF, ALIF
W przypadku choroby zwyrodnieniowej kręgosłupa najlepszym badaniem diagnostycznym jest badanie metodą rezonansu magnetycznego. Badanie to pozwala zwizualizować zarówno struktury nerwowe, kości, jak i krążki międzykręgowe (potocznie zwane dyskami). Badanie to przedstawia w.w struktury we wszystkich trzech wymiarach: poprzecznym, strzałkowym i czołowym.
Przeciwwskazaniem do tego badania jest: klaustrofobia (badanie trwa kilkanaście/kilkadziesiąt minut), metalowe wszczepy niekompatybilne z polem magnetycznym, silny zespół bólowy uniemożlwiający przebywanie w określonej pozycji na czas badania.
W przypadku choroby urazowej kręgosłupa rozpoczyna się najczęściej od badania metodą tomografii komputerowej. Jest to badanie szybkie (kilkuminutowe), ukazujące struktury kostne kręgosłupa, jednakże w dużo gorszym stopniu pozwala zwizualizować elementy miękkotkankowe, takie jak krążki międzykręgowe oraz struktury nerwowe. Badanie to można uzupełnić o mielografię tomografii komputerowej, która umożliwia pośrednie zobrazowanie struktur wewnątrzkanałowych oraz ewentualnych przeszkód wewnątrzkanałowych (takich jak stenoza, czy zaawansowana dyskopatia).
Badanie tomografii komputerowej przeciwwskazane jest u kobiet w ciąży, ze względu na użyte w nim promieniowanie jonizujące.