Choroba Zwyrodnieniowa Kręgosłupa – Epidemiologia, Etiologia i Metody Leczenia
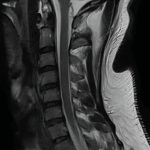
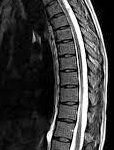
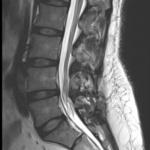
Choroba zwyrodnieniowa kręgosłupa (CZK) jest jedyną z najczęstszych przyczyn bólu pleców i dysfunkcji ruchowej u dorosłych. Schorzenie to wynika z postępującego zużycia struktur kręgosłupa, w tym dysków międzykręgowych, stawów kręgosłupa oraz więzadeł. W artykule omówione zostaną epidemiologia, etiologia oraz metody leczenia zachowawczego i operacyjnego CZK.
Epidemiologia
CZK dotyka głównie osób po 40. roku życia, a jej częstość wzrasta wraz z wiekiem. Występuje u obu płci, choć niektóre badania wskazują na wyższą częstość u kobiet, szczególnie w okresie postmenopauzalnym. Częstość występowania CZK związana jest również z czynnikami genetycznymi oraz stylem życia, w tym nadmiernym obciążeniem kręgosłupa i brakiem aktywności fizycznej.
Etiologia
Choroba zwyrodnieniowa kręgosłupa jest procesem wieloczynnikowym. Do głównych przyczyn należą:
- Starzenie się organizmu – degeneracja dysków międzykręgowych prowadzi do ich odwodnienia i utraty wysokości.
- Predyspozycje genetyczne – badania wskazują na istotną rolę genów w procesie zwyrodnienia kręgosłupa.
- Obciążenie mechaniczne – ciężka praca fizyczna, długotrwałe pozostawanie w pozycji siedzącej oraz nadwaga przyczyniają się do przyspieszonej degeneracji.
- Urazy i mikrourazy – powtarzające się przeciążenia oraz przebyte urazy mogą przyspieszać proces zwyrodnieniowy.
Leczenie zachowawcze
Leczenie zachowawcze jest pierwszym etapem terapii i obejmuje:
- Farmakoterapię – niesteroidowe leki przeciwzapalne (NLPZ), leki przeciwbólowe, a w niektórych przypadkach kortykosteroidy lub leki zwiększające elastyczność chrząstki.
- Rehabilitację – fizjoterapia, ćwiczenia wzmacniające, terapia manualna oraz masaże.
- Zmianę stylu życia – redukcja masy ciała, unikanie długotrwałego siedzenia oraz stosowanie ergonomicznych zasad pracy.
- Zabiegi minimalnie inwazyjne – iniekcje sterydowe do przestrzeni nadtwardówkowej lub blokady nerwowe.
Leczenie operacyjne
W przypadkach, gdy leczenie zachowawcze nie przynosi rezultatów, konieczna może być interwencja chirurgiczna. Do najczęstszych metod operacyjnych należą:
- Mikrodiscektomia – usunięcie fragmentu dysku międzykręgowego uciskającego nerw.
- Laminektomia – poszerzenie kanału kręgowego w celu zmniejszenia ucisku na rdzeń kręgowy.
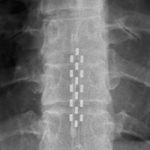
- Stabilizacja kręgosłupa – stosowanie implantów, śrub i prętów w celu wzmocnienia kręgosłupa.
- Endoskopowe techniki chirurgiczne – minimalnie inwazyjne metody pozwalające na szybszą rekonwalescencję i zmniejszenie powikłań pooperacyjnych.
Podsumowanie
Choroba zwyrodnieniowa kręgosłupa stanowi istotny problem zdrowotny i społeczny. Wczesna diagnostyka oraz wdrożenie odpowiedniego leczenia, zarówno zachowawczego, jak i operacyjnego, pozwala na poprawę jakości życia pacjentów. Nowoczesne metody chirurgiczne, w tym techniki endoskopowe, umożliwiają skuteczne leczenie nawet zaawansowanych przypadków choroby.
NAJCZĘŚCIEJ ZADAWANE PYTANIA
1. Czym jest choroba zwyrodnieniowa kręgosłupa?
Choroba zwyrodnieniowa kręgosłupa (ang. spinal osteoarthritis) to przewlekły proces degeneracyjny dotyczący stawów międzykręgowych, kręgów oraz dysków międzykręgowych. Powoduje ona stopniowe zużywanie się struktur kręgosłupa, prowadząc do bólu, sztywności i ograniczenia ruchomości.
2. Jakie są przyczyny choroby zwyrodnieniowej kręgosłupa?
Do najczęstszych przyczyn należą:
– naturalne procesy starzenia się
– przeciążenia kręgosłupa (np. z powodu nadwagi lub intensywnej pracy fizycznej)
– urazy kręgosłupa
– wady postawy
– czynniki genetyczne
3. Jakie są objawy choroby zwyrodnieniowej kręgosłupa?
Główne objawy to:
– ból kręgosłupa (zazwyczaj nasilający się po aktywności)
– sztywność poranna
– ograniczona ruchomość kręgosłupa
– uczucie osłabienia mięśni
– promieniowanie bólu do kończyn w przypadku ucisku na nerwy
4. Jak diagnozuje się chorobę zwyrodnieniową kręgosłupa?
Diagnostyka obejmuje:
– badanie fizykalne
– wywiad medyczny
– obrazowanie radiologiczne (RTG, MRI, TK), które pozwala uwidocznić zmiany zwyrodnieniowe
– czasem testy neurologiczne w przypadku podejrzenia ucisku na nerwy.
5. Czy choroba zwyrodnieniowa kręgosłupa jest uleczalna?
Choroba zwyrodnieniowa nie jest w pełni uleczalna, ale można skutecznie łagodzić jej objawy i spowalniać postęp poprzez leczenie farmakologiczne, fizjoterapię oraz zmiany stylu życia.
6. Jakie leki stosuje się w leczeniu tej choroby?
Leczenie farmakologiczne obejmuje:
– leki przeciwbólowe (np. paracetamol)
– niesteroidowe leki przeciwzapalne (NLPZ)
– w niektórych przypadkach leki zwiększające regenerację chręstki, jak chondroityna czy glukozamina
– kortykosteroidy w zastrzykach (w przypadku silnych dolegliwości bólowych)
7. Czy ćwiczenia pomagają w leczeniu choroby zwyrodnieniowej kręgosłupa?
Tak, regularne ćwiczenia pod okiem specjalisty są kluczowe w leczeniu. Pomagają wzmocnić mięśnie przykręgosłupowe, poprawiają ruchomość kręgosłupa i zmniejszają ból.
8. Jakie rodzaje ćwiczeń są zalecane?
Rekomendowane są:
– ćwiczenia rozciągające,
– ćwiczenia wzmacniające mięśnie osiowe,
– joga i pilates,
– pływanie.
9. Czy dieta ma wpływ na chorobę zwyrodnieniową kręgosłupa?
Tak, zdrowa dieta może wspierać leczenie. Ważne jest utrzymanie prawidłowej masy ciała, co zmniejsza obciążenie kręgosłupa. Zalecane jest spożywanie produktów bogatych w wapń, witaminę D i kwasy omega-3.
10. Czy nadwaga pogarsza stan kręgosłupa?
Tak, nadmierna masa ciała prowadzi do większego obciążenia kręgosłupa, co nasila procesy zwyrodnieniowe i ból.
11. Czy choroba zwyrodnieniowa kręgosłupa może powodować ucisk na nerwy?
Tak, zmiany zwyrodnieniowe mogą prowadzić do zwężenia kanału kręgowego (stenozy), co powoduje ucisk na rdzeń kręgowy lub korzenie nerwowe.
12. Jakie są objawy ucisku na nerwy?
Objawy to ból promieniujący do rąk lub nóg, mrowienie, drętwienie, osłabienie siły mięśniowej, a w ciężkich przypadkach problemy z kontrolą funkcji jelit i pęcherza.
13. Kiedy konieczna jest operacja kręgosłupa?
Operację rozważa się w przypadku:
– silnego bólu, który nie reaguje na leczenie zachowawcze,
– nasilającego się ucisku na nerwy,
– niestabilności kręgosłupa.
14. Jakie zabiegi chirurgiczne są stosowane w leczeniu choroby zwyrodnieniowej kręgosłupa?
Najczęściej stosuje się:
– mikrodiscektomię (usunięcie fragmentu dysku uciskającego nerw),
– laminektomię (usunięcie fragmentu łuku kręgu w celu odbarczenia rdzenia),
– stabilizację kręgosłupa.
15. Czy choroba zwyrodnieniowa kręgosłupa może powodować trwałe kalectwo?
Nieleczona choroba może prowadzić do znacznego ograniczenia ruchomości, przewlekłego bólu i utraty funkcji w przypadku uszkodzenia nerwów.
16. Czy zmiana stylu życia może pomóc w leczeniu?
Tak, zmniejszenie masy ciała, unikanie dźwigania, regularna aktywność fizyczna i ergonomiczne stanowisko pracy mogą znacząco poprawić jakość życia.
17. Czy fizjoterapia jest skuteczna w chorobie zwyrodnieniowej kręgosłupa?
Tak, fizjoterapia pomaga poprawić ruchomość, zmniejszyć ból i wzmocnić mięśnie. Może też opóźnić konieczność operacji.
18. Czy osoby starsze mogą korzystać z rehabilitacji?
Tak, rehabilitacja jest dostosowywana do możliwości pacjenta. Nawet osoby starsze mogą odnieść korzyści z odpowiednio dobranych ćwiczeń poprawiających mobilność i zmniejszających ból.
19. Jakie są nowoczesne metody leczenia choroby zwyrodnieniowej kręgosłupa?
Współczesne metody obejmują:
– minimalnie inwazyjne zabiegi chirurgiczne,
– zaawansowane terapie biologiczne, takie jak wstrzyknięcia osocza bogatopłytkowego (PRP),
– zastosowanie neuromodulacji w celu łagodzenia bólu.
20. Czy można zapobiec chorobie zwyrodnieniowej kręgosłupa?
Choć procesy zwyrodnieniowe są naturalnym efektem starzenia, można zminimalizować ryzyko, stosując profilaktykę, taką jak:
– regularna aktywność fizyczna
– utrzymywanie prawidłowej masy ciała
– ergonomiczne środowisko pracy
– unikanie urazów kręgosłupa.